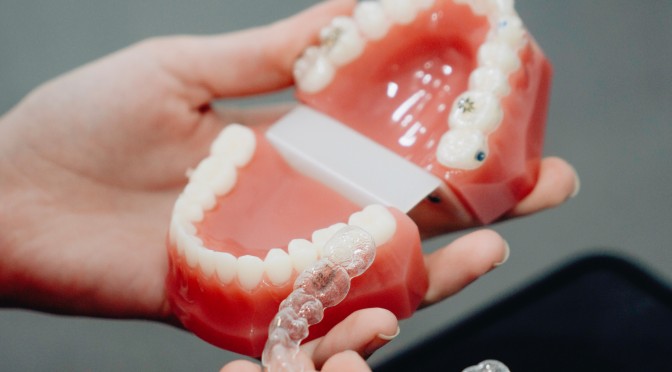
Diastema, ¿qué es y como ponerle solución?
Al igual que hay muchos pacientes que acuden a consulta con los dientes visiblemente apiñados, también hay otra gran cantidad de paciente que acuden a un especialista justamente por lo contrario, por presentar separaciones entre los dientes. Es lo que se conoce como diastema
Se considera diastema a la pequeña separación (en torno a los 0,5 milímetros) que existe entre los dientes y que afecta, principalmente, a los incisivos laterales superiores. Al faltar dientes o al separarse, generalmente son los dientes frontales los que más tienden a separarse
¿Por qué se producen los diastemas?
Desde la American Dental Association (ADA), nos indican cuáles son las principales causas de que se produzcan estos pequeños espacios entre los dientes
- Por la falta de dientes o que su tamaño es demasiado pequeño. Esto suele provocar uno o varios diastemas debido al exceso de espacio que hay en las arcadas
- Tener un frenillo labial demasiado grande. Esto puede generar un espacio en el medio de los dos dientes frontales
- Debido a una enfermedad de las encías. La inflamación daña el hueso que sostiene los dientes, por lo que puede ocasionar que estos se alojen provocando el diastema
- Hábitos como por ejemplo chuparse el dedo, los labios o empujar la lengua hacia afuera pueden ejercer presión haciendo que los dientes queden hacia afuera
Una vez llegado a este punto, te estarás preguntando si es necesario cerrar un diastema. Desde la Sociedad Española de Ortodoncia y Ortopedia Dentofacial recomienzan ponerle solución a este problema para conseguir una buena oclusión dental.
Pero, ¿qué soluciones existen para resolver el diastema?
Cómo solucionar un diastema
Si ya has detectado que tienes un diastema, el primer paso para ponerle solución es acudir a consulta para ver qué es lo que está ocasionando el problema. En función del problema que presentes el profesional que te atienda te propondrá un tratamiento u otro o la combinación de varios.
Generalmente, si la raíz del problema es una mala oclusión, unos dientes muy pequeños o la falta de dientes, la primera solución suele ser la ortodoncia tradicional o con alineadores.
Gracias a la ortodoncia podremos:
- Colocar correctamente los dientes para poder finalmente colocar implantes (en caso de que el paciente haya sufrido la pérdida de un diente)
- Mejorar la oclusión para conseguir que los dientes encajen correctamente
Tengas el problema que tengas siempre hay una solución para ti. ¡Visita a tu dentista!
El Síndrome de Sjögren: cómo afecta esta enfermedad a nuestra salud bucodental
Hoy desde ICOEV, os explicamos en qué consiste el síndrome de Sjögren, una enfermedad autoinmune crónica que afecta principalmente las glándulas exocrinas, como las glándulas salivales y las glándulas lacrimales, lo que conlleva a una disminución en la producción de saliva y lágrimas.
Cómo ya os podréis imaginar, esto tiene efectos muy graves en la salud bucodental de los pacientes que suelen padecer el síndrome de Sjögren.
¿Qué es el Síndrome de Sjögren?
El síndrome de Sjögren es una enfermedad autoinmune en la que el sistema inmunológico del cuerpo ataca sus propias glándulas exocrinas, responsables de producir saliva y lágrimas. Este proceso conduce a una disminución en la producción de ambos fluidos, lo que puede provocar síntomas molestos y problemas de salud bucodental y ocular.
Generalmente, es una enfermedad que afecta más a mujeres que a hombres y se suele presentar, sobre todo, en mujeres adultas en torno a los 30/40 años de edad. Eso sí, los síntomas suelen ir empeorando a medida que avanzan los años.
Síntomas Bucodentales del Síndrome de Sjögren
Tal y como asegura la American Dental Association (ADA), la reducción de la producción de saliva, conocida como hiposalivación, puede tener un impacto negativo en la salud oral:
- Infecciones orales como la candidiasis: La sequedad bucal también puede predisponer a infecciones bucales, como candidiasis oral (infección por hongos) o infecciones bacterianas. La saliva tiene propiedades antimicrobianas que ayudan a mantener a raya las infecciones, por lo que la falta de saliva puede dar lugar a un aumento en las infecciones orales.
- Agrandamiento de las glándulas salivales: La sequedad bucal es uno de los síntomas más evidentes del síndrome de Sjögren. La falta de saliva no solo causa incomodidad, sino que también puede dificultar la masticación, la deglución y la pronunciación. Además, la saliva tiene un papel importante en la prevención de la caries dental, ya que ayuda a neutralizar los ácidos y a eliminar las partículas de comida de la boca.
- Dificultad para usar o retener prótesis bucales: La sequedad bucal puede hacer que sea incómodo o difícil usar prótesis dentales, como dentaduras postizas. La falta de lubricación natural puede causar irritación y molestias al usar estas prótesis.
- Caries dental: La disminución de la producción de saliva aumenta el riesgo de caries dental. La saliva contiene minerales que fortalecen el esmalte dental y ayuda a proteger los dientes de la erosión ácida. En ausencia de suficiente saliva, los dientes son más propensos a desarrollar caries.
El Síndrome de Sjögren, ¿tiene solución?
Aunque es una enfermedad que no tiene una cura definitiva, si se detecta se pueden reducir sus síntomas considerablemente, mejorando así la calidad de vida de los pacientes. Algunos de los hábitos que se pueden adquirir cuando se padece este síndrome son:
- Evitar la ingesta de alcohol o cualquier otra substancia que pueda provocar sequedad oral
- Consultar a tu dentista. Además de estas opciones de tratamiento, es importante que las personas con síndrome de Sjögren trabajen en estrecha colaboración con su dentista para desarrollar un plan de cuidado personalizado.
Bruxismo: causas y soluciones
De acuerdo con los datos proporcionados por la Sociedad Española de Disfunción Craneomandibular y Dolor Orofacial (SEDCYDO) , cerca del 70% de la población española padece bruxismo, un porcentaje muy elevado, que sufrió un aumento tras la pandemia de la COVID-19.
Las causas son variadas, aunque en muchos de los casos se asocian con el estrés y la ansiedad. Además sus síntomas se expanden más allá de la cavidad oral: el bruxismo también puede producir dolores musculares en cuello, espalda y dolores de cabeza.
En general, cuando se habla de bruxismo se suele hacer una asociación automática a un padecimiento que afecta en exclusiva a los dientes o al aparato masticatorio, cuando en realidad es más complejo y su sintomatología afecta a más áreas del cuerpo. Puede tener lugar tanto cuando el paciente se encuentra despierto, como cuando se está dormido. El bruxismo es, de hecho, uno de los trastornos del sueño más comunes.
De acuerdo con la Sociedad Española de Ortodoncia, el bruxismo del sueño ha sido definido como un trastorno del movimiento vinculado con el caracterizado por la presencia de movimientos involuntarios e inconscientes de los músculos masticatorios que ocasionalmente también conllevan la presencia de ruidos de rechinamiento dentario.
Como mencionamos, este apretar y rechinar los dientes puede producirse también cuando el paciente está despierto, y aunque es frecuente, existen más estudios sobre el bruxismo nocturno.
Las causas del bruxismo
Los factores que pueden desencadenar el bruxismo son variados. Hay algunos que se dan con más frecuencia que otros, pero en última instancia cada caso es único. A lo largo de los años y tras múltiples estudios se ha llegado a la conclusión de que el origen del bruxismo es multifactorial.
Entre las causas asociadas al bruxismo, se encuentran:
- Factores genéticos. Es común que el bruxismo se dé en varios miembros de una familia o que cuando se diagnostique un caso de bruxismo haya antecedentes familiares.
- Ingesta de ciertos fármacos o drogas. Por ejemplo, se sabe que algunos medicamentos como antidepresivos, fluoxetina y paroxetina, pueden causar bruxismo.
- Estrés emocional. La tensión emocional puede producir tensión muscular, y el rechinar y apretar los dientes es una respuesta física inconsciente ante la necesidad de expresar y liberar el estrés. El problema es que no es una respuesta funcional.
- Enfermedades del sistema nervioso central. La desregulación del sistema nervioso central o presencia de algunas anomalías o patologías pueden producir bruxismo.
- Síndrome de Apnea Hipopnea Obstructiva del Sueño (SAHOS). Estudios han vinculado la presencia de este síndrome con casos de bruxismo.
Síntomas y tratamiento del Bruxismo
El bruxismo puede desencadenar una sintomatología variada, afectando significativamente la calidad de vida y el bienestar del paciente. Ello hace que sea necesaria la aplicación de un tratamiento adecuado, que consiga paliar los síntomas, incluyendo también el tratamiento de las causas.
Entre los síntomas más frecuentes del bruxismo se encuentran la erosión y el desgaste dental, dolor mandibular, cefaleas tensionales, dolores musculares que se expanden al cuello e incluso a la parte alta de la espalda, hipertrofia y dolor de la musculatura masticatoria (maseterina y temporal) y fracturas dentarias.
El tratamiento del bruxismo es multidisciplinar y se suele enfocar a tres niveles:
- A nivel ocluso-dental.
Se lleva a cabo fundamentalmente mediante el uso de férulas oclusales, que si bien no eliminan el bruxismo, si que previenen el desgaste dental que se asocia al mismo. Existen distintos tipos de férula para aliviar síntomas vinculados con el bruxismo y es de vital importancia que se lleve a cabo un buen diagnóstico para determinar qué férula es más adecuada para el paciente. En muchas ocasiones el rechinamiento que se asocia al bruxismo del sueño continuará a lo largo del tiempo, lo que tendrá como consecuencia el progresivo desgaste de la férula.
- Atención psicológica y gestión del estrés
Aprender a canalizar el estrés y la ansiedad resulta clave para disminuir la sintomatología del bruxismo pues precisamente encuentra parte de su origen en ellos. Puede ser conveniente empezar terapia psicológica o aprender técnicas de relajación y meditación así como terapias de tipo cognitivo-conductual, entre otras.
- Tratamiento de tipo farmacológico
En aquellos casos en los que el bruxismo se produzca como consecuencia de la ansiedad y el estrés, además de la terapia psicológica, podría estimarse oportuna su complementación con tratamiento de ansiolíticos, como el clonazepam o busparina, o antidepresivos, siempre que se estipule por el profesional correspondiente.
Iniciar un tratamiento contra el bruxismo y su sintomatología puede mejorar considerablemente la calidad de vida del paciente.
Masticar, el hábito clave para regular el nivel de azúcar en sangre
Está demostrado que enfermedades relacionadas con la regulación del azúcar en sangre como la diabetes, además de ser factores de riesgo para el desarrollo de patologías cardiovasculares, intervienen en la aparición de afecciones a nivel bucodental.
La diabetes, altera la respuesta inflamatoria ante microorganismos presentes en la encía, aumenta la posibilidad de desarrollar enfermedades periodontales y afecta a las encías y a los huesos, que son el soporte de los dientes.
De acuerdo con la American Dental Association (ADA), además, guarda una relación bidireccional con la enfermedad periodontal: la hiperglucemia afecta a la salud bucal mientras que la periodontitis afecta al control glucémico.
Algunos síntomas de la diabetes
La existencia de casos de diabetes sin diagnosticar es algo común sobre todo en sus primeras fases. Entre los síntomas que se asocian a esta enfermedad se encuentra la fatiga, la sed u orinar con más frecuencia de lo habitual.
Pero también se puede ver reflejada en ciertas señales que tienen lugar en lo referente a la salud bucodental.
Según la ADA, un alto nivel de azúcar en sangre se asocia a una boca seca, pues se genera menor cantidad de saliva. Al generarse menos saliva se incrementa el riesgo de caries, ya que la saliva actúa como protección. También es común la inflamación y el sangrado de las encías y una mayor dificultad en las heridas para cicatrizar.
Además se ha observado que los dientes salen antes en los niños que tienen esta enfermedad.
Un estilo de vida saludable, que incluya la práctica de ejercicio físico regularmente y una dieta equilibrada es clave para gozar de buena salud a nivel general y controlar y prevenir enfermedades como la diabetes.
Sin embargo, eso no es todo. Existen hábitos que pueden intervenir positivamente en el control de los niveles de glucosa en sangre. Científicos han comprobado que algo tan sencillo y asequible como masticar bien los alimentos que ingerimos, supone una diferencia.
Masticar bien: una forma de regular el azúcar en sangre
Masticar la comida forma parte de nuestro día a día, es una acción automática a la que es común no prestar atención. Sin embargo, es en la boca donde empieza la digestión. Triturar bien los alimentos antes de ingerirlos y hacer que se mezclen con la saliva, favorece a la extracción y asimilación de los nutrientes. En concreto, nutrientes como la fibra, que contribuye a reducir el azúcar en sangre, se liberan al masticar los alimentos que la contienen.
También está probado que una buena masticación de los alimentos contribuye a que se produzcan reacciones intestinales que hacen que se segregue insulina. La insulina estimula al hipotálamo para que origine la sensación de saciedad. Al sentirnos saciados, hay menos predisposición a continuar comiendo, y esto nos aleja de padecer sobrepeso, que, a su vez, constituye uno de los factores de riesgo para el desarrollo de la diabetes.
Por tanto, masticar bien los alimentos que ingerimos es un hábito muy fácil de incorporar a la rutina, pero que puede marcar la diferencia. Algo tan sencillo puede ayudarnos a regular el azúcar en sangre, a asimilar mejor los nutrientes y a hacer mejor la digestión.
Señales de alerta para llevar a un niño o niña al ortodoncista
Tanto los huesos como los dientes pueden ser moldeados con facilidad en la infancia. Un diagnóstico precoz de problemas bucodentales relacionados con la necesidad de ortodoncia es un factor decisivo para el éxito del tratamiento.
Gracias a la atención temprana, el ortodoncista es capaz de identificar problemas y disfuncionalidades vinculadas con la posición dental y ósea, y, entonces, iniciar un tratamiento efectivo que permita corregirlas cuanto antes. De esta manera, se afianza la salud oral del niño o la niña, y por extensión, también su salud general.
Mientras el niño se encuentra en la etapa de crecimiento, es posible modificar y corregir el desarrollo del maxilar, que juega un papel fundamental en la correcta posición de los dientes. Al guiar el desarrollo del maxilar y la mandíbula en la infancia, cuando se tiene mayor plasticidad, es posible evitar intervenciones quirúrgicas en el futuro.
Cuándo se debe llevar a un niño o niña al ortodoncista por primera vez, se ha convertido en una duda frecuente entre los padres. Esta preocupación es una muestra de cómo ha incrementado la concienciación en torno a la salud oral a lo largo de los años, así como el valor que se le da a tener una sonrisa sana. De acuerdo con la SEDO (Sociedad Española de Ortodoncia y Ortopedia Dentofacial), la edad recomendada para visitar por primera vez al ortodoncista se sitúa alrededor de los seis años no debiéndose retrasar mucho más.
¿Por qué la ortodoncia es importante para la salud bucodental?
La ortodoncia corrige la posición de los maxilares, las formas de las arcadas dentarias y las alteraciones en el desarrollo. Gracias a la ortodoncia, así mismo, es posible aumentar el encaje de los dientes. Unos dientes bien alineados conducen a una mejor mordida. También favorecen a la higiene oral al facilitar el cepillado, previniendo la aparición de caries y enfermedades de las encías.
La finalidad de la ortodoncia en la mayoría de los casos es mejorar la funcionalidad de la boca, lo que repercute positivamente en la salud oral y la estética facial. A su vez, la mejoría de la salud oral favorece al mantenimiento de una buena salud general ya que algunos problemas en otras áreas del cuerpo encuentran su origen en disfunciones bucales.
Indicios para llevar a un niño o niña al ortodoncista
Existen algunos indicios que alertan sobre la necesidad de llevar a un niño o niña al ortodoncista ante la posibilidad de maloclusión u otros problemas bucodentales que no hay que pasar por alto:
- Cuando el niño o la niña abre la boca se observa una desviación en la mandíbula.
- La mandíbula tiene un tamaño superior a la media.
- Al tragar o al hablar, el niño o niña sitúa la lengua entre los incisivos.
- Se observan problemas y/o dificultades para masticar o morder alimentos.
- Los dientes de leche han tardado mucho en caerse, o por el contrario, se han caído demasiado pronto, debiendo hacerlo entre los 6 y los 9 años.
- Los dientes permanentes tardan en exceso en salir.
- Mientras duerme, el niño o niña ronca o se producen apneas del sueño.
- Existe apiñamiento dental.
- Se observa que los incisivos superiores están especialmente inclinados o sobresalen de la boca.
- El niño o la niña respira por la boca en lugar de hacerlo por la nariz, lo que puede implicar que se esté produciendo mordida abierta y los labios no cierren adecuadamente.
- Hay problemas en el habla o en la pronunciación.
- Abrir y cerrar la boca produce ruido.
- Chuparse el dedo puede provocar deformaciones en la boca, por tanto si el niño o niña tiene o ha tenido el hábito de hacerlo durante mucho tiempo, podrían haberse ocasionado desviaciones en la posición de los dientes (las más comunes tienen que ver con que los incisivos superiores se muevan hacia delante y los inferiores hacia atrás).
La detección precoz de problemas relacionados con la salud bucodental favorecen a que haya éxito en el tratamiento, por tanto se recomienda prestar atención a las señales de alerta, para, así, poder iniciar el tratamiento oportuno cuanto antes.
Carillas dentales, ¿en qué casos están recomendadas?
Sin duda, las carillas dentales es uno de los tratamientos más demandados en consulta pero, ¿puede ser portadas por todo tipo de pacientes? Hoy te lo desvelamos en este artículo.
Las carillas dentales, tal y como asegura la American Dental Association (ADA) es un tratamiento irreversible, ya que en ocasiones requiere de limar el diente para poder colocarlas. Además, se trata de un tratamiento totalmente personalizado en base a las preferencias del paciente y de su situación inicial.
Cómo saber si puedo realizarme un tratamiento de carillas dentales
Si estás pensando en realizarte un tratamiento de carillas dentales debes saber que no todos los pacientes son aptos para colocarlas. De hecho, desde la ADA nos indican cuáles son las preguntas que debes realizarte antes de decidir ponerte en manos de un profesional:
- ¿Puedo colocar carillas en caso de tener bruxismo? Los pacientes con bruxismo no deben someterse a este tipo de tratamientos, ya que las carillas pueden astillarse con facilidad. Antes de realizar este tratamiento deben solucionar el bruxismo que presentan con ortodoncia
- ¿Mi problema estético se puede solucionar de otra manera? Si quieres mejorar la estética de la sonrisa, consulta a tu dentista si existen otros tratamientos más conservadores a través de los cuáles llegar a los mismos resultados.
- ¿Cómo puedo obtener un resultado natural? La clave de un buen tratamiento de carillas dentales es la naturalidad. Es por ello que te recomendamos escoger un color muy similar al de tus dientes
¿Cuándo debo tomar la decisión de colocarlas?
Llegados a este punto te estarás preguntando cuándo debes optar por realizar un tratamiento de carillas dentales. Desde la Sociedad Española de Periodoncia y Osteointegración (SEPA) nos indican cuándo es necesario recurrir a este tratamiento:
- Para corregir la forma de los dientes: En ocasiones los dientes tienen formas irregulares, algo que compromete gravemente la estética del paciente. Es por ello que las carillas dentales, en ocasiones, es la mejor opción para igualar todos los dientes y conseguir una sonrisa más equilibrada y armoniosa.
- Para que los dientes sean más blancos. A veces, el blanqueamiento dental resulta insuficiente para conseguir los resultados deseados por los pacientes que sufren tinciones por tetraciclinas, es por ello que muchos de ellos acaban optando por las carillas dentales.
- Para cerrar espacios negros provocados por la enfermedad periodontal: Las carillas son una de las opciones más recurrentes a la hora de tratar los espacios negros interdentales producidos por la enfermedad periodontal
- Para reparar traumatismo dental: Las carillas también se emplean para reparar dientes agrietados o astillados por algún accidente. Gracias a este tratamiento se consigue darle a la sonrisa un aspecto más joven y cuidado.
Recuerda que si tienes dudas, tu dentista puede ayudarte a elegir el tratamiento que mejor te convenga para llegar a tu resultado ideal. Antes de apresurarte a realizar un tratamiento de carillas dentales, pregúntale a tu dentista más cercano. Él te ayudará.
¿Es necesario llevar el retenedor tras tu tratamiento de ortodoncia?
Son muchas las personas que han llevado ortodoncia ya sea con brackets o con alineadores y que después han decidido, por recomendación de su dentista, colocar un retenedor fijo o removible pero, ¿es necesario?
La retención es la última fase de la ortodoncia y probablemente la más importante, ya que asegura que los dientes no se muevan. Los retenedores es un aparato cuya función es que los dientes se mantengan tal y como se han quedado tras la ortodoncia.
¿Qué tipo de retenedores existen?
Actualmente, existen en el mercado dos tipos de alineadores que te ayudarán a que tu tratamiento de ortodoncia se mantenga intacto para siempre.
- Retenedor fijo de metal: está constantemente puesto en la boca, en la cara inferior de los dientes. Fue el primer retenedor del mercado y aún permanece en la boca de muchos paciente que se trataron con ortodoncia hace ya varios años
- Retenedor removible: con los más modernos. Son de quitar y poner y suelen ser totalmente transparentes. Facilitan el cepillado dental
¿Debo de utilizar retenedores para siempre?
Cuando el paciente lleva varios meses con retenedores surge la gran pregunta, ¿voy a tener que llevarlos puestos siempre? Según la AESOR sí, los retenedores deben ser llevados en boca siempre
¿El motivo? Los dientes están en constante movimiento, por lo que es muy importante el uso de retenedores para frenar su movimiento y conservarlos exactamente igual que tras finalizar el tratamiento de ortodoncia.
Si decides no utilizar retenedor, debes saber que es muy probable que tus dientes vuelvan a su posición inicial o bien torcerse, moverse y demás. Lo mejor, es que sigas siempre la recomendación de tu médico especialista.
El retenedor, una parte más de la ortodoncia
Se podría decir que los retenedores son considerados una parte más del tratamiento de ortodoncia, únicamente que es más discreto y más sencillo
. En conclusión, podemos decir que el retenedor es parte del tratamiento de ortodoncia. Es decir, este no finaliza cuando el profesional extrae el aparato si no que pasa a ser algo mucho más discreto y sencillo que mantiene la alineación de nuestros dientes.
Recuerda que es clave que las visitas a tu dentista son claves para conocer si los dientes se están moviendo o no y poder ponerle solución lo antes posible.
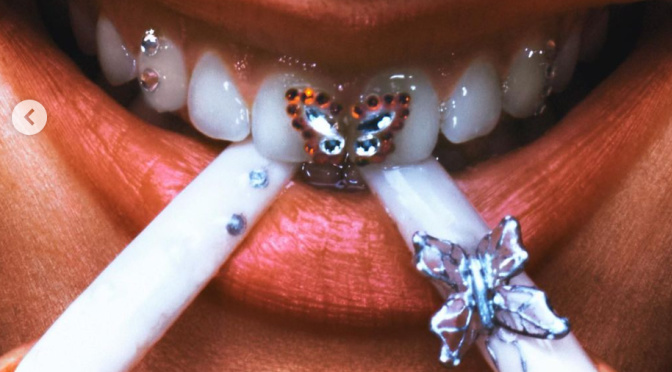
El impacto de las joyas en la salud bucodental
Atrás han quedado los grillz que llevaban los raperos hace años para darle a su apariencia un toque más urbano. En los últimos años, hemos visto como cantantes como Rosalia, han acercado a la población la joyería dental, un complemento que puede afectar gravemente a la salud bucodental.
Joyas en los dientes, ¿es posible?
Al igual que nuestras orejas o nuestros cuellos son adornados con pendientes y colgantes, también han surgido joyas para los dientes. Elaboradas con oro y plata, en la mayoría de casos, la demanda de este tipo de joyas ha incrementado notablemente.
Desde la Sociedad Española de Odontología Conservadora y Estética (SEOC) advierten de que esta moda pasajera podría tener consecuencia para nuestra salud bucodental, ya que es un tratamiento que lesiona la superficie del diente provocando un aumento de la sensibilidad dental
Efectos perjudiciales de utilizar joyas dentales
Las consecuencias para nuestra salud bucodental no solo afectan a la sensibilidad, sino que van mucho más allá. Según la Sociedad Española de Ortodoncia (SEDO), este tipo de joyería podría provocar incluso alteraciones en la articulación temporomandibular y su uso prolongado podría tener una grave repercusión sobre el tinte natural de nuestros dientes.
Además, en caso de nuestra bien adaptados, también pueden provocar fracturas dentales, recesión de encías y diversas enfermedades periodontales como la gingivitis.
Pese a los peligros, si deseas seguir adelante en su aplicación, debes consultar a tu dentista de confianza para saber si tu salud bucodental es óptima (que no haya caries, ni fisuras, ni enfermedades periodontales…)
El vapeo, un enemigo de nuestra salud bucodental
Las shishas y los locales de vapeo se han convertido en un momento y lugar de ocio para aquellos que buscan sentir la sensación de fumar sin tener un cigarrillo en la boca.
Sin embargo, vapear también tiene numerosos efectos negativos no solo sobre nuestra salud general, también sobre nuestra salud bucodental. Desde la Journal of the American Dental Association (ADA) nos advierten sobre lo perjudicial que puede ser para nuestros dientes abusar del vapeo.
¿Qué peligro tiene vapear para nuestra salud bucodental?
Las shishas y los locales de vapeo se han convertido en un momento y lugar de ocio para aquellos que buscan sentir la sensación de fumar sin tener un cigarrillo en la boca.
Según la ADA, los consumidores de cigarrillos electrónicos tienen más probabilidades de desarrollar caries y enfermedades periodontales. El alto contenido en azúcar y la viscosidad de los ingredientes que componen el líquido de vaporización hacen que aumente considerablemente el riesgo de sufrir caries, especialmente entre los más jóvenes.
Además, los profesionales advierten de que han empezado a surgir caries en adolescentes en zonas poco habituales como los bordes inferiores de los dientes anteriores.
¿Qué hacer para prevenir su aparición?
Conscientes de lo perjudicial que puede resultar vapear para la salud, desde la ADA recomiendan que el uso de cigarrillo electrónico y dispositivos eléctricos aparecen reflejados en el historial dental de cada paciente.
Así mismo, a nivel individual se recomienda:
- Cepillarse los dientes dos veces al día: utiliza un cepillo de dientes con cerdas suaves para evitar el sangrado de las encías
- Utilizar hilo dental: el hilo dental ayuda a eliminar la placa y las partículas de comida de entre los dientes
- Utilizar enjuague bucal: el colutorio ayuda a eliminar las bacterias y refrescar el aliento.
- Limitar el azúcar: ingerir productos azucarados puede dañar tus dientes y contribuir a la aparición de caries.
Además, te recomendamos que cada 6 meses acudas a tu dentista de confianza para una revisión en profundidad.
¿Manchas blancas en los dientes? Te comentamos porque aparecen y cómo ponerle solución
¿Notas que tus dientes presentan manchas blancas? Hoy desde el Colegio de Odontólogos de Valencia (ICOEV) te revelamos porque se han producido y cómo puedo mejorar su apariencia.
En la infancia, sobre todo, es habitual ver como a los más pequeños les van saliendo pequeñas manchas blancas en los dientes. ¿El motivo? La pérdida de mineral en los dientes y la descalcificación en ciertas zonas de los dientes.
Si has llegado hasta aquí probablemente te estés preguntando el motivo por el que se produce esto en los dientes. Desde la Sociedad Española de Sociedad Española de Periodoncia y Osteointegración (SEPA) nos desvelan cuáles son los principales motivos de su aparición.
¿Por qué aparecen las manchas blancas de los dientes?
Hay numerosos motivos por los cuáles pueden aparecer manchas blancas en los dientes y, para evitarlo, debemos ser conscientes de ellos para poder prevenir su aparición.
1-Falta de minerales en el esmalte dental
Tal y como hemos mencionado con anterioridad, la falta de mineralización en los dientes pueden ocasionar manchas tanto en los dientes de leche como en los definitivos
2-Fluorosis
El exceso de flúor en el esmalte también es otra de las causas. De hecho de ahí que, sobre todo, en la infancia se controle la toma de flúor. Además, la fluorosis en los dientes es muy habitual en pacientes que provienen de países donde no se lleva un control en la fluoración de las aguas.
3-Descalcificación del esmalte
Debido a la mala higiene, se pueden generar caries que producen estas pequeñas manchas en su fase inicial. mantener un buena higiene bucodental es clave para prevenir su aparición
¿Cómo solucionar las manchas blancas en los dientes?
Si ya presentas manchas blancas en tu boca y quieres ponerle solución, te contamos cuáles son los tratamientos más demandados en consulta para eliminarlas.
Si las manchas son muy profundas, generalmente se opta por realizar un tratamiento con carillas dentales con el objetivo de tapar y opacar las manchas. Cuando las manchas no son demasiado profundas, basta con realizar un blanqueamiento dental que las disimule al blanquear el diente al completo
Como siempre, te recomendamos que si quieres eliminar esas pequeñas manchas te acerques a tu dentista de confianza. él será el encargado de ver la gravedad y la profundidad de dichas manchas y establecer un tratamiento personalizado para conseguir el resultado deseado.




Archivo del Blog