Superando la odontofobia: Consejos para vencer el miedo al dentista
Para muchos, la simple idea de visitar al dentista desencadena una serie de emociones negativas que van desde la ansiedad hasta el pánico total. Esta aversión extrema se conoce como odontofobia y afecta a un gran número de personas en todo el mundo.
Sin embargo, es importante comprender que este miedo no es insuperable. Con las estrategias adecuadas, es posible superar la odontofobia y mantener una salud bucal óptima sin experimentar angustia innecesaria. Desde ICOEV te indicamos cuáles son sus posibles causas y, lo más importante, cómo superar el miedo al dentista.
¿Qué es la Odontofobia?
La odontofobia es un miedo irracional e intenso a recibir tratamiento dental. Para quienes lo experimentan, la simple idea de sentarse en la silla del dentista puede provocar síntomas físicos como sudoración, taquicardia e incluso ataques de pánico. Este miedo puede estar relacionado con diversas causas, desde experiencias traumáticas previas hasta el miedo a lo desconocido o incluso el temor a perder el control.
Causas de la Odontofobia
Entender las posibles causas de la odontofobia es el primer paso para superarla. Algunos factores comunes que pueden contribuir a este miedo incluyen:
- Experiencias pasadas traumáticas: Experiencias dolorosas o traumáticas durante visitas anteriores al dentista pueden dejar una marca duradera en la mente de una persona, generando miedo a futuros tratamientos.
- Miedo a lo desconocido: El miedo a lo desconocido es común entre quienes no saben qué esperar durante una visita al dentista. El sonido de las herramientas, los olores clínicos y la sensación de falta de control pueden aumentar la ansiedad.
- Sensibilidad dental: Las personas con sensibilidad dental pueden temer que el tratamiento dental empeore su condición, lo que contribuye a su miedo a visitar al dentista.
- Vergüenza o sentimientos de culpa: Aquellos que han descuidado su salud bucal pueden experimentar vergüenza o sentimientos de culpa, lo que les impide buscar tratamiento por temor a ser juzgados.
Cómo Superar el Miedo al Dentista
Afortunadamente, existen varias estrategias efectivas para superar la odontofobia y hacer que las visitas al dentista sean más llevaderas:
- Comunicación abierta: Habla con tu dentista sobre tus miedos y preocupaciones. Un profesional comprensivo tomará medidas para tranquilizarte y adaptar el tratamiento según tus necesidades.
- Programa citas cortas: Si la idea de una visita larga te abruma, programa citas cortas para acostumbrarte gradualmente al entorno dental.
- Técnicas de relajación: Practica técnicas de relajación como la respiración profunda, la meditación o la visualización para reducir la ansiedad antes y durante la cita con el dentista.
- Apoyo emocional: Busca el apoyo de amigos o familiares que puedan acompañarte a tus citas y brindarte consuelo.
- Educación: Aprende más sobre los procedimientos dentales y cómo pueden beneficiar tu salud bucal. El conocimiento puede ayudar a disipar el miedo a lo desconocido.
- Busca un dentista comprensivo: Encuentra un dentista que sea empático y tenga experiencia en tratar a pacientes con odontofobia. Sentirte comprendido y apoyado puede marcar una gran diferencia en tu experiencia dental.
La odontofobia no tiene por qué dictar tu salud bucal. Con paciencia, apoyo y las estrategias adecuadas, es posible superar este miedo y recibir la atención dental que necesitas para mantener una sonrisa saludable. No dejes que el miedo te impida cuidar tu salud bucal; toma el control y da el primer paso hacia una experiencia dental positiva. Recuerda, estás en control y tu bienestar es la prioridad.
Diastema, ¿qué es y como ponerle solución?
Al igual que hay muchos pacientes que acuden a consulta con los dientes visiblemente apiñados, también hay otra gran cantidad de paciente que acuden a un especialista justamente por lo contrario, por presentar separaciones entre los dientes. Es lo que se conoce como diastema
Se considera diastema a la pequeña separación (en torno a los 0,5 milímetros) que existe entre los dientes y que afecta, principalmente, a los incisivos laterales superiores. Al faltar dientes o al separarse, generalmente son los dientes frontales los que más tienden a separarse
¿Por qué se producen los diastemas?
Desde la American Dental Association (ADA), nos indican cuáles son las principales causas de que se produzcan estos pequeños espacios entre los dientes
- Por la falta de dientes o que su tamaño es demasiado pequeño. Esto suele provocar uno o varios diastemas debido al exceso de espacio que hay en las arcadas
- Tener un frenillo labial demasiado grande. Esto puede generar un espacio en el medio de los dos dientes frontales
- Debido a una enfermedad de las encías. La inflamación daña el hueso que sostiene los dientes, por lo que puede ocasionar que estos se alojen provocando el diastema
- Hábitos como por ejemplo chuparse el dedo, los labios o empujar la lengua hacia afuera pueden ejercer presión haciendo que los dientes queden hacia afuera
Una vez llegado a este punto, te estarás preguntando si es necesario cerrar un diastema. Desde la Sociedad Española de Ortodoncia y Ortopedia Dentofacial recomienzan ponerle solución a este problema para conseguir una buena oclusión dental.
Pero, ¿qué soluciones existen para resolver el diastema?
Cómo solucionar un diastema
Si ya has detectado que tienes un diastema, el primer paso para ponerle solución es acudir a consulta para ver qué es lo que está ocasionando el problema. En función del problema que presentes el profesional que te atienda te propondrá un tratamiento u otro o la combinación de varios.
Generalmente, si la raíz del problema es una mala oclusión, unos dientes muy pequeños o la falta de dientes, la primera solución suele ser la ortodoncia tradicional o con alineadores.
Gracias a la ortodoncia podremos:
- Colocar correctamente los dientes para poder finalmente colocar implantes (en caso de que el paciente haya sufrido la pérdida de un diente)
- Mejorar la oclusión para conseguir que los dientes encajen correctamente
Tengas el problema que tengas siempre hay una solución para ti. ¡Visita a tu dentista!
La ortodoncia: un tratamiento que va más allá de la estética de la sonrisa
En los últimos años, ha crecido la cantidad de pacientes que acuden a las clínicas dentales buscando mejorar su sonrisa y la ortodoncia se ha convertido en el vehículo para conseguirlo. Más allá de una finalidad estética, la ortodoncia, tanto la tradicional como la invisible, también se utiliza para solucionar infinidad de problemas bucodentales sin tener que realizar cirugías ni tratamientos más agresivos.
La importancia de una buena alineación dental
Además de mejorar la estética de la sonrisa, la ortodoncia también mejora la alineación dental y todo lo que esto supone.
Tal y como asegura la AESOR (Asociación Española de Ortodoncistas), la alineación dental desempeña un papel crucial en la función masticatoria y, por lo tanto, en la salud bucodental general. Cuando te sometes a un tratamiento de ortodoncia, también consigues mejoras en la masticación.
¿Qué implican unos dientes alineados?
Una correcta alineación dental hace que tengamos una buena oclusión. Esto, significa que la mandíbula va a cerrar de manera uniforme y que los dientes superiores van a encajar correctamente con los inferiores
Por el contrario unos dientes mal alineados (maloclusión) pueden provocar una gran cantidad de problemas a nivel bucodental como los que te detallamos a continuación:
Tensión y sobrecarga en la ATM (Articulación temporomandibular)
Morder más de un lado que del otro puede provocar problemas en la ATM y también ocasionar dolores de cabeza, en el cuello y en la mandibula
Pérdida de tejido dental
La mala alineación dental puede provocar la pérdida de tejido dental, lo que comúnmente se conoce como retracción de encías. La pérdida de encía, así mismo, también puede provocar sensibilidad dental.
Acumulacion de placa bacteriana
Unos dientes apiñados y montados unos sobre otros complican la higiene dental diaria, provocando que se acumule la placa bacteriana. Esto puede derivar en problemas bucodentales como la gingivitis o la periodontitis
Aumenta la posibilidad de rotura o astillamiento dental
Una mala mordida puede provocar que unos dientes impacten contra otros, reduciendo su tamaño progresivamente o incluso astillandose o partiéndose. Así mismo, unos dientes protruidos (hacia adelante) aumenta el riesgo de rotura dental en cas de sufrir un impacto fuerte
Como has podido comprobar en este artículo, al buscar la alineación dental óptima a través de tratamientos ortodónticos, no solo se busca mejorar la estética de la sonrisa, sino también optimizar la función masticatoria y contribuir a una salud bucal integral.
Ya sea por una cuestión estética o de salud, siempre que quieras realizar un tratamiento de ortodoncia acude a profesional con experiencia en este tipo de tratamientos. Recuerda que ante todo, la ortodoncia es un tratamiento de SALUD y no un tratamiento estético y como tal debe estar supervisado por un profesional
¿Cómo afecta el estrés en tu salud bucodental?
Según publicó IPSOS en su estudio “Global Health Service Monitor” en octubre de 2023, la mitad de la población española (52%) afirma haber experimentado periodos de estrés durante el último año en los que no pudieron hacer frente a la situación. Y España, es el país del mundo donde más ha crecido la preocupación por la salud mental en los últimos tres años.
El estrés afecta a nuestra salud física, manifestándose de diferentes maneras, como dolores de cabeza, cuello y espalda o comúnmente manifestándose con dolores estomacales. Así también e igual de importante es identificar cómo el estrés afecta a nuestra salud bucodental.
Principales afectaciones del estrés en la salud bucal
Después de periodos de más ansiedad puede que os resulten familiares las apariciones de herpes, dolores en la mandíbula por tensar demasiado los músculos faciales o bien rechinar los dientes. Además si el estrés es crónico, que perdura en el tiempo, las consecuencias son mayores, incluso pueden llevar a la pérdida de piezas dentales si no se actúa a tiempo.
Bruxismo causado por el estrés
Es un hábito involuntario que consiste en apretar y/o rechinar los dientes durante las horas de sueño, o incluso despiertos. El estrés es la principal causa de esta patología. El bruxismo si no se trata a tiempo puede derivar en complicaciones más severas, como la hipersensibilidad dental, el desgaste de los dientes, dificultad para masticar, dolores musculares en mandíbula, dolores en cuello, cabeza y oídos; insomnio o incluso provocar la pérdida de piezas dentales.
Hay maneras de aliviar los dolores derivados de esta patología pero, al ser un acto involuntario, la única manera de poder resolver el problema a tiempo es con una visita al dentista para valorar cuál será el mejor tratamiento. Generalmente, una férula de descarga ayuda a evitar el contacto entre los dientes y evitar el desgaste de las piezas.
Aftas y herpes labiales
Los herpes son producidos por un virus que habita en los nervios faciales y se reproduce en momentos en los que el organismo tiene menos defensas, como pueden ser los periodos de estrés. Las aftas son unas heridas blanquecinas que se forman en encías y mucosas causadas por virus, bacterias y deficiencias del sistema inmunológico debilitado por el estrés.
Gingivitis y Periodontitis
El estrés debilita el sistema inmunológico, lo que puede hacer que sea más difícil para el cuerpo combatir las infecciones, incluyendo las bacterias que causan enfermedades de las encías. Esto puede aumentar el riesgo de gingivitis (inflamación de las encías) y periodontitis (enfermedad de las encías más avanzada).
Influye también la higiene bucal deficiente. Las personas bajo estrés a menudo descuidan sus hábitos de cuidado oral, como cepillarse los dientes después de cada comida, acumulando mayor cantidad de placa bacteriana que se aloja en nuestras encías, desencadenando una periodontitis.
Por otro lado, en los últimos años se ha comprobado que cuando el cuerpo se encuentra bajo estrés se producen cantidades elevadas de una hormona llamada cortisol. Cuando ésta se produce en las encías estimula la inflamación y por tanto promueve también la periodontitis.
Sequedad bucal y caries
Una de las principales reacciones de nuestro cuerpo ante el estrés es la boca seca. Además, la sequedad bucal es un efecto secundario si se están usando medicamentos para tratar la ansiedad o la depresión. La saliva es la primera defensa que se encuentran las bacterias en la boca. Cuanta menos secreción de saliva, mayor es el riesgo de enfermedades bucales.
De esta manera, aumenta la acidez en nuestra boca y ataca el esmalte dental, que es la capa natural que los protege y se acaban desarrollando las caries y otras infecciones o enfermedades en las encías.
Disfunción de la articulación temporomandibular por estrés
El estrés es una de las principales causas de la disfunción de la articulación temporomandibular. Es la articulación que une la mandíbula con el cráneo. Puede ser que produzca chasquidos al moverse, que presente dolor e inflamación.
Esto es debido a que el disco articular se ha desplazado y no puede funcionar con normalidad por la presión generada al apretar los músculos por estrés.
Mal aliento
El estrés y la ansiedad también pueden causar que los ácidos estomacales se acumulen, lo que puede llegar a provocar reflujo ácido y, en consecuencia, puede aparecer el mal aliento.
¿Cómo podemos combatir el estrés en la salud bucal?
Las afectaciones producidas por el estrés suelen ocurrir de manera progresiva, la persona afectada no suele notar sus efectos hasta que ya son muy avanzados. Por ello, las revisiones periódicas con tu odontólogo son de máxima importancia para poder detectar estos síntomas a tiempo y conseguir, a través del tratamiento adecuado, paliar sus efectos en tu salud oral.
Sin embargo, preocuparse por tener los descansos adecuados, cuidar tu alimentación y rutina de higiene bucal, es algo que puedes hacer por tí mismo a diario, para no llegar a alguna de las afectaciones de esta lista.
La boca, uno de los primeros lugares se puede detectar el VIH
El 1 de diciembre de cada año tiene lugar el Día Mundial Contra el SIDA o VIH y desde el Colegio de Odontólogos de Valencia (ICOEV) queremos aprovechar para hacer hincapié sobre la importancia de la detección precoz.
Según la UNESCO, aunque se han realizado progresos para erradicar esta enfermedad, las personas jóvenes siguen expuestas de manera desproporcionada a este tipo de riesgo. Solo en 2020, 410.000 jóvenes de entre 10 y 24 años se infectaron por el VIH, de los cuales 150.000 eran adolescentes de entre 10 y 19 años.
Aunque actualmente no existe una cura definitiva para el VIH, lo cierto es que hoy por hoy una persona puede llevar una vida totalmente normal gracias al tratamiento que reciben aquellos que son diagnosticados. Sin embargo, hay muchas personas infectadas por el VIH que desconocen que lo son, por eso debemos realizar análisis. Recuerda: todo el mundo estamos expuestos a tenerlo y es importante su diagnóstico precoz.
Lesiones orales que podrían indicar que eres positivo en VIH
Las lesiones orales son uno de los primeros síntomas clínicos del VIH, por eso siempre decimos que tu dentista puede ayudarte a detectar esta enfermedad.
Desde la American Dental Association (ADA) nos indican cuáles son las manifestaciones clínicas más importantes. Estas infecciones orofaciales son fácilmente detectables mediante exámenes exhaustivos de la cavidad bucal.
Manifestaciones orales del VIH
El tratamiento para el VIH ha reducido la prevalencia general de las manifestaciones orales del VIH, pero las afecciones bucales relacionadas con el VIH todavía ocurren entre el 30% y el 80% de las personas infectadas por el VIH. Estas afecciones orofaciales son fácilmente detectables mediante exámenes exhaustivos de la cavidad bucal.
- Síntomas en pacientes pediátricos
Los pacientes en edad infantil suelen presentar los siguientes síntomas:
– Inflamación de las glándulas salivales en una o ambas glándulas
– Reducción de la producción de saliva
– Candidiasis oral
– Suelen tener con frecuencia infecciones como, por ejemplo, herpes
– Verrugas orales
– Enfermedades gingivales y periodontales
– Mayor prevalencia de caries
- Síntomas en pacientes adultos
Entre el 30% y el 80% de los adultos infectados por el VIH presentarán anomalías bucales relacionadas con el VIH. Las más habituales son:
– Sequedad bucal. Se presenta en el 40% de los casos
– Agrandamiento de las glándulas salivares
– Posibilidad de desarrollar condilomas, verrugas o cáncer
– Aumento de la probabilidad de desarrollar caries
– Gingivitis y periodontitis
Si ya eres conocedor de que padeces VIH, debes avisar a tu odontólogo para que tome precauciones especiales. Recuerda que la sangre tiene la mayor proporción de partículas virales infecciosas, pero todos los fluidos, secreciones y excreciones corporales, excepto el sudor, pueden contener agentes infecciosos transmisibles.
La lengua, el espejo de nuestra salud bucodental
Siempre decimos que la boca es un espejo de cómo nos cuidamos en nuestra vida en general. Como ya hemos resaltado en anteriores ocasiones, las enfermedades cardiovasculares o el alzheimer están directamente relacionadas con la inflamación de encías y la periodontitis.
En su caso, la lengua, nos puede alertar de otro tipo de enfermedades, como la anemia, pero también de un posible déficit en la alimentación. Desde El Consejo General de Dentista de España nos indica que podemos observar, los dentistas, en vuestras lenguas.
La lengua, ¿Qué funciones tiene?
Sin duda, la lengua es uno de los órganos más importantes, ¡y más fuertes! Y es que, aunque no lo parezca, tiene muchas funciones: la fonación, la masticación, la deglución, la percepción del sabor, la limpieza oral… por eso es esencial cuidarla y no olvidarnos de que existe cuando nos cepillamos los dientes
¿Qué síntomas puedo observar en mi lengua?
Además de cuidarla, debemos observarla y estar atentos a posibles señales que nos indiquen que algo no está bien en nuestra salud general y te indicamos cuáles son los síntomas más habituales
- La falta de vitamina B12, que se obtiene en alimentos como el bonito, la caballa, el cerdo, el lomo… Son de especial importancia para nuestro organismo ya que ayuda a mejorar la producción de glóbulos rojos y al funcionamiento correcto del sistema nervioso. El déficit de esta vitamina se nota en la lengua porque esta puede estar visiblemente más enrojecida o inflamada.
- La falta de vitaminas A, B2 y C, pueden provocar la temida lengua geográfica (grietas en la lengua). Estas vitaminas las podrás encontrar fácilmente en los champiñones, las espinacas o los huevos
- Una lengua pálida puede hacernos ver que padecemos anemia, que es la falta de hierro o glóbulos rojos. Si tienes capas blancas en la lengua, quizás pueda significar que tienes candidiasis oral e incluso hongos
- Los malos hábitos, como el consumo abusivo de alcohol o tabaco, también pueden verse reflejados en nuestra lengua. Concretamente podemos observar la aparición de vello en la lengua
- Por otra parte, atento al color de la lengua: una lengua con cierta tonalidad púrpura puede significar un problema cardiaco o en la circulación, mientras que un tono grisáceo podría dejar entrever que existe un problema en el aparato digestivo.
Es importante que tengan estas consideraciones en cuenta cada vez que observes tu lengua. Recuerda que es fundamental cepillar también la lengua para evitar que los restos de alimentos se acumulen en ella.
Además, como consejo adicional, recomendamos eliminar algunos factores que puede irritar la lengua como por ejemplo el consumo de tabaco, las prótesis dentales mal puestas o dientes astillados y rotos
Tu dentista de confianza te ayudará a detectar este, y otros muchos problemas que puedan ir surgiendo en tu salud oral. Recuerda visitarlo cada 6 meses
El Síndrome de Sjögren: cómo afecta esta enfermedad a nuestra salud bucodental
Hoy desde ICOEV, os explicamos en qué consiste el síndrome de Sjögren, una enfermedad autoinmune crónica que afecta principalmente las glándulas exocrinas, como las glándulas salivales y las glándulas lacrimales, lo que conlleva a una disminución en la producción de saliva y lágrimas.
Cómo ya os podréis imaginar, esto tiene efectos muy graves en la salud bucodental de los pacientes que suelen padecer el síndrome de Sjögren.
¿Qué es el Síndrome de Sjögren?
El síndrome de Sjögren es una enfermedad autoinmune en la que el sistema inmunológico del cuerpo ataca sus propias glándulas exocrinas, responsables de producir saliva y lágrimas. Este proceso conduce a una disminución en la producción de ambos fluidos, lo que puede provocar síntomas molestos y problemas de salud bucodental y ocular.
Generalmente, es una enfermedad que afecta más a mujeres que a hombres y se suele presentar, sobre todo, en mujeres adultas en torno a los 30/40 años de edad. Eso sí, los síntomas suelen ir empeorando a medida que avanzan los años.
Síntomas Bucodentales del Síndrome de Sjögren
Tal y como asegura la American Dental Association (ADA), la reducción de la producción de saliva, conocida como hiposalivación, puede tener un impacto negativo en la salud oral:
- Infecciones orales como la candidiasis: La sequedad bucal también puede predisponer a infecciones bucales, como candidiasis oral (infección por hongos) o infecciones bacterianas. La saliva tiene propiedades antimicrobianas que ayudan a mantener a raya las infecciones, por lo que la falta de saliva puede dar lugar a un aumento en las infecciones orales.
- Agrandamiento de las glándulas salivales: La sequedad bucal es uno de los síntomas más evidentes del síndrome de Sjögren. La falta de saliva no solo causa incomodidad, sino que también puede dificultar la masticación, la deglución y la pronunciación. Además, la saliva tiene un papel importante en la prevención de la caries dental, ya que ayuda a neutralizar los ácidos y a eliminar las partículas de comida de la boca.
- Dificultad para usar o retener prótesis bucales: La sequedad bucal puede hacer que sea incómodo o difícil usar prótesis dentales, como dentaduras postizas. La falta de lubricación natural puede causar irritación y molestias al usar estas prótesis.
- Caries dental: La disminución de la producción de saliva aumenta el riesgo de caries dental. La saliva contiene minerales que fortalecen el esmalte dental y ayuda a proteger los dientes de la erosión ácida. En ausencia de suficiente saliva, los dientes son más propensos a desarrollar caries.
El Síndrome de Sjögren, ¿tiene solución?
Aunque es una enfermedad que no tiene una cura definitiva, si se detecta se pueden reducir sus síntomas considerablemente, mejorando así la calidad de vida de los pacientes. Algunos de los hábitos que se pueden adquirir cuando se padece este síndrome son:
- Evitar la ingesta de alcohol o cualquier otra substancia que pueda provocar sequedad oral
- Consultar a tu dentista. Además de estas opciones de tratamiento, es importante que las personas con síndrome de Sjögren trabajen en estrecha colaboración con su dentista para desarrollar un plan de cuidado personalizado.
Una buena salud bucodental para ganar en calidad de vida
Que una buena salud bucodental contribuye al bienestar general, es un hecho que cada vez tiene mayor calado en la sociedad, con una mayor preocupación y conciencia en términos salud. Esto se traduce en un incremento del cuidado y el interés por la higiene oral, así como un aumento de las visitas al dentista.
De acuerdo con los datos proporcionados por la ‘Encuesta de Condiciones de Vida (ECV). Año 2022’ que publicó el Instituto Nacional de Estadística (INE), el 51,7% de la población española de 16 y más años hizo, al menos, una visita al dentista en los 12 meses previos a la entrevista. Un dato alentador en términos de salud bucodental, aunque desde luego mejorable. Lo que está claro es que la población española está más concienciada acerca de la importancia de acudir al dentista respecto a años anteriores.
Tradicionalmente se ha asociado una buena salud bucodental con una sonrisa bonita. Sin embargo, una correcta salud bucodental influye en nuestra vida mucho más allá de la estética. Es innegable la relación que posee con cómo nos sentimos en otras áreas de nuestras vidas y cómo afecta a otros aspectos relacionados con la salud del cuerpo. Precisamente por ello, resulta interesante plantear la siguiente cuestión: ¿cómo influye la salud oral en el bienestar general de las personas?
Salud bucodental y bienestar general: dos aspectos inseparables
Una boca sana y funcional permite hablar bien y masticar adecuadamente, dos aspectos que resultan esenciales para poder desempeñar acciones y actividades diarias. El poder comunicarnos con efectividad influye, por ejemplo, en nuestra confianza a la hora de entablar relaciones sociales y laborales; el masticar adecuadamente y sin dolor, además de vincularse con la ausencia y prevención de problemas musculares en maxilares, cuello o espalda, también afecta, definitivamente, a los hábitos alimenticios, incluso también a los de índole social, pues especialmente en nuestro país, la socialización está, de hecho, muy vinculada con la comida.
La boca es la puerta de entrada al cuerpo. Tal y como afirma la World Dental Federation (FDI), mantener una boca sana es crucial para conservar el bienestar y la salud general, de hecho, no tratadas adecuadamente, las enfermedades bucodentales pueden repercutir negativamente en el resto del organismo.
Por ejemplo, las infecciones dentales se han asociado con un mayor riesgo de padecer enfermedades respiratorias como la neumonía, debido a que las bacterias se aspiran y llegan a los pulmones.
El edentulismo, es decir, la pérdida de piezas dentales, dificulta la masticación y por tanto puede afectar a la nutrición y los hábitos de alimentación de la persona.
Una buena salud bucodental puede reducir el riesgo de enfermedad cardiovascular e ictus y una boca sana puede tener un impacto positivo en la gestión de la diabetes, guardando la enfermedad periodontal y la diabetes una relación bidireccional. De hecho, el control deficiente de la diabetes se asocia con el incremento de la prevalencia y la gravedad de la periodontitis y la periodontitis severa se vincula con un control glucémico deficiente.
Según los datos de un estudio para el ADA Science & Research Institute, lavarse los dientes regularmente no solo mejora la salud oral de los pacientes con diabetes tipo 2, sino que también interviene, para bien, en el control de los niveles de azúcar en sangre.
Por otra parte, las mujeres embarazadas que padecen una enfermedad periodontal, son más propensas a tener partos prematuros, ya que, según estudios, las bacterias que causan la enfermedad de las encías pueden ingresar en el torrente sanguíneo, produciendo una respuesta inflamatoria que acaba afectando al útero y al feto.
Cómo cuidar de tu salud bucodental
No hay duda de que una boca saludable favorece a la buena salud general y a una buena calidad de vida. Por ello, es conveniente, y desde luego, merece la pena, incorporar una serie de hábitos y tener en cuenta una serie de cuestiones que abogan por la salud de tus dientes y de tus encías.
- Lleva a cabo una higiene oral efectiva. Cepilla tus dientes después de cada comida y elige un dentífrico y un colutorio adecuados para las particularidades de tu boca. También se recomienda emplear seda dental o cepillos interdentales, de tal forma que sea posible eliminar mayor cantidad de placa bacteriana entre los dientes, en aquellos lugares a los que es difícil acceder con el cepillo dental.
- Sigue una dieta equilibrada, nutritiva, y baja en azúcares. El azúcar es el precursor de la caries, por lo que conviene reducir su consumo. También es aconsejable consumir alimentos que posean nutrientes favorables para la salud oral, como proteínas magras, frutas, verduras, y cereales integrales.
- Di no al tabaco y limita el alcohol. Ambos dañan dientes y encías, provocan manchas y son factor de riesgo para la gingivitis y el cáncer oral (además de otros tipos de cáncer).
- Visita periódicamente a tu dentista. Es importante realizarse una limpieza dental profesional al menos una vez al año para eliminar con mayor profundidad la placa bacteriana. Además conviene hacerse revisiones para observar cuál es el estado de dientes y encías y seguir los tratamientos convenientes en el caso de detectar algún problema.
Carillas dentales, ¿en qué casos están recomendadas?
Sin duda, las carillas dentales es uno de los tratamientos más demandados en consulta pero, ¿puede ser portadas por todo tipo de pacientes? Hoy te lo desvelamos en este artículo.
Las carillas dentales, tal y como asegura la American Dental Association (ADA) es un tratamiento irreversible, ya que en ocasiones requiere de limar el diente para poder colocarlas. Además, se trata de un tratamiento totalmente personalizado en base a las preferencias del paciente y de su situación inicial.
Cómo saber si puedo realizarme un tratamiento de carillas dentales
Si estás pensando en realizarte un tratamiento de carillas dentales debes saber que no todos los pacientes son aptos para colocarlas. De hecho, desde la ADA nos indican cuáles son las preguntas que debes realizarte antes de decidir ponerte en manos de un profesional:
- ¿Puedo colocar carillas en caso de tener bruxismo? Los pacientes con bruxismo no deben someterse a este tipo de tratamientos, ya que las carillas pueden astillarse con facilidad. Antes de realizar este tratamiento deben solucionar el bruxismo que presentan con ortodoncia
- ¿Mi problema estético se puede solucionar de otra manera? Si quieres mejorar la estética de la sonrisa, consulta a tu dentista si existen otros tratamientos más conservadores a través de los cuáles llegar a los mismos resultados.
- ¿Cómo puedo obtener un resultado natural? La clave de un buen tratamiento de carillas dentales es la naturalidad. Es por ello que te recomendamos escoger un color muy similar al de tus dientes
¿Cuándo debo tomar la decisión de colocarlas?
Llegados a este punto te estarás preguntando cuándo debes optar por realizar un tratamiento de carillas dentales. Desde la Sociedad Española de Periodoncia y Osteointegración (SEPA) nos indican cuándo es necesario recurrir a este tratamiento:
- Para corregir la forma de los dientes: En ocasiones los dientes tienen formas irregulares, algo que compromete gravemente la estética del paciente. Es por ello que las carillas dentales, en ocasiones, es la mejor opción para igualar todos los dientes y conseguir una sonrisa más equilibrada y armoniosa.
- Para que los dientes sean más blancos. A veces, el blanqueamiento dental resulta insuficiente para conseguir los resultados deseados por los pacientes que sufren tinciones por tetraciclinas, es por ello que muchos de ellos acaban optando por las carillas dentales.
- Para cerrar espacios negros provocados por la enfermedad periodontal: Las carillas son una de las opciones más recurrentes a la hora de tratar los espacios negros interdentales producidos por la enfermedad periodontal
- Para reparar traumatismo dental: Las carillas también se emplean para reparar dientes agrietados o astillados por algún accidente. Gracias a este tratamiento se consigue darle a la sonrisa un aspecto más joven y cuidado.
Recuerda que si tienes dudas, tu dentista puede ayudarte a elegir el tratamiento que mejor te convenga para llegar a tu resultado ideal. Antes de apresurarte a realizar un tratamiento de carillas dentales, pregúntale a tu dentista más cercano. Él te ayudará.
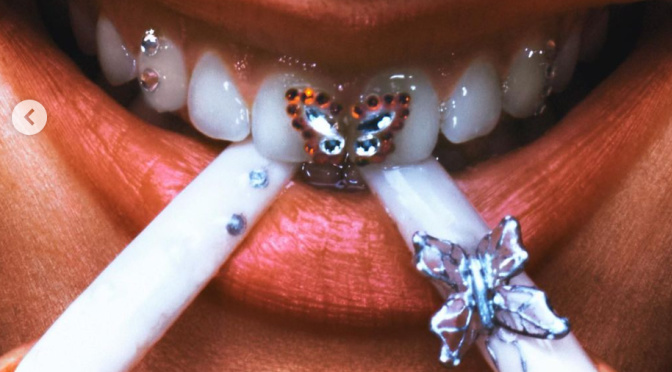
El impacto de las joyas en la salud bucodental
Atrás han quedado los grillz que llevaban los raperos hace años para darle a su apariencia un toque más urbano. En los últimos años, hemos visto como cantantes como Rosalia, han acercado a la población la joyería dental, un complemento que puede afectar gravemente a la salud bucodental.
Joyas en los dientes, ¿es posible?
Al igual que nuestras orejas o nuestros cuellos son adornados con pendientes y colgantes, también han surgido joyas para los dientes. Elaboradas con oro y plata, en la mayoría de casos, la demanda de este tipo de joyas ha incrementado notablemente.
Desde la Sociedad Española de Odontología Conservadora y Estética (SEOC) advierten de que esta moda pasajera podría tener consecuencia para nuestra salud bucodental, ya que es un tratamiento que lesiona la superficie del diente provocando un aumento de la sensibilidad dental
Efectos perjudiciales de utilizar joyas dentales
Las consecuencias para nuestra salud bucodental no solo afectan a la sensibilidad, sino que van mucho más allá. Según la Sociedad Española de Ortodoncia (SEDO), este tipo de joyería podría provocar incluso alteraciones en la articulación temporomandibular y su uso prolongado podría tener una grave repercusión sobre el tinte natural de nuestros dientes.
Además, en caso de nuestra bien adaptados, también pueden provocar fracturas dentales, recesión de encías y diversas enfermedades periodontales como la gingivitis.
Pese a los peligros, si deseas seguir adelante en su aplicación, debes consultar a tu dentista de confianza para saber si tu salud bucodental es óptima (que no haya caries, ni fisuras, ni enfermedades periodontales…)




Archivo del Blog